乳腺癌
【定义】
乳腺是由皮肤、纤维组织、乳房腺体和脂肪组成的。乳腺癌是发生在乳房腺上皮组织的癌症,主要包括乳腺浸润性癌和乳腺原位癌两大类,前者又可细化为浸润性导管癌、浸润性小叶癌等组织学亚型。
【疾病负担】
2015年,我国乳腺癌发病例数约为30.4万例,位居我国女性癌症发病谱首位;死亡例数约为7.0万例,位居我国女性癌症死亡谱第5位。2012~2015年,我国女性乳腺癌患者的5年生存率为82.0%(I期达90%以上),显著高于其他主要癌症。因此,提高早期乳腺癌及其癌前病变的检出并进行及时有效的治疗是提高乳腺癌预后、降低乳腺癌死亡率的重要措施。
【主要危险因素】
(1)吸烟、饮酒、肥胖及缺少运动:乳腺癌发生风险随饮酒量的增加而增加,与不饮酒女性相比,女性摄入酒精每增加10克/天,其发生乳腺癌的风险增加7.1%;吸烟者发病风险是不吸烟者的1.2倍;体重指数(BMI)≥30的女性其发病风险是体重指数正常者(20~25)的1.5倍;而经常锻炼的女性比不锻炼女性发生乳腺癌的风险降低10%~20%。
(2)月经初潮年龄过早、绝经年龄推迟:月经初潮在11岁前的女性患乳腺癌的风险比15岁之后的女性高15%~20%,55岁后绝经的女性患乳腺癌的风险比45岁及以下绝经的女性高40%。
(3)无活产史(含从未生育、流产、死胎)或初次活产年龄较大:长期来看,与没有生育过的女性相比,有生育史的女性患乳腺癌的风险会降低20%~25%;同时在更年轻时生育或生育更多孩子的女性,其患病风险进一步降低。
(4)无哺乳史或哺乳时间较少:研究发现,与从未哺乳的女性相比,女性每累计哺乳12个月,发生乳腺癌的风险降低约4.3%。
(5)绝经后使用激素:绝经后使用激素治疗会增加患乳腺癌的风险,并且使用时间越长风险越高。
(6)乳腺密度高:乳腺致密型的女性,其乳腺癌发病风险是散在纤维腺体型(少量腺体型)女性的2倍。
(7)良性乳腺疾病史:一些良性乳腺疾病会增加患乳腺癌的风险,例如,患有乳腺非典型增生的女性发生乳腺癌的风险是未患增生性乳腺疾病的女性的3.9倍。
(8)乳腺癌、卵巢癌家族史:女性若有1名一级亲属患乳腺癌,其发生乳腺癌的风险是无家族史人群的2.1倍,若有2名一级亲属则增至3.8倍。
【高危人群】
(1)45~74岁女性。
(2)月经初潮年龄≤12岁。
(3)绝经年龄≥55岁。
(4)有乳腺活检史或乳腺良性疾病手术史。
(5)一级亲属有乳腺癌史,或二级亲属50岁前有2人及以上患乳腺癌或有2人及以上患卵巢癌。
(6)使用雌孕激素联合的激素替代治疗半年或以上。
(7)使用雌激素替代治疗半年或以上。
(8)无哺乳史或哺乳时间短于4个月。
(9)无活产史(含从未生育、流产、死胎)或初次活产年龄≥30岁。
【推荐预防措施】
(1)践行健康生活方式、戒烟限酒、适度运动,远离可控的高危因素。
(2)养成健康饮食、多吃蔬菜的习惯,保持健康体重。
(3)尽量选择适时生育,倡导母乳限养。
(4)乳腺癌高危人样要定期自查、参加乳腺癌筛查体检。
【警惕临床症状】
早期乳腺癌一般没有典型的症状和体征,不易引起女性重视,常通过体检或乳腺癌筛查发现。以下为乳腺癌的典型体征,多在癌症中晚期出现。
(1)乳腺肿块:多为单发、质硬、边缘不规则、表面欠光滑。
(2)乳头溢液:非妊娠期从乳头流出血液、浆液、乳汁、脓液。
(3)皮肤性状改变:常见的有酒窝征、橘皮样改变和皮肤卫星结节。
(4)乳头、乳晕异常:出现乳头回缩或抬高、乳晕湿疹样癌即佩吉特病。
(5)腋窝淋巴结肿大:隐匿性乳腺癌体检可能摸不到肿块,常以腋窝淋巴结肿大为首发症状。
【推荐筛查方案】
推荐采用乳腺X线摄影联合超声进行筛查。根据乳腺影像报告及数据系统(breast imaging reporting and data system,BI-RADS)的影像诊断结果而采取不同的处理。具体不同筛查结果的推荐方案如下(图3-2-1)。
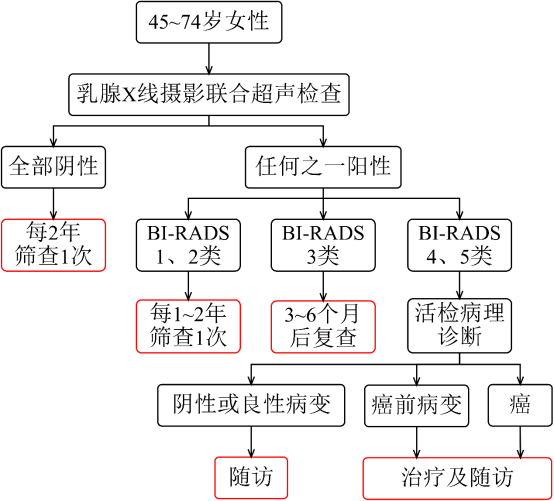
图3-2-1 乳腺癌筛查流程图
两种筛查结果均为阴性:无需特别处理,之后参加每2年1次的常规筛查;应重视常规筛查的参加,尤其是乳腺癌高危女性。
BI-RADS 0类:提示现有影像未能完成评价,需增加其他影像检查。
BI-RADS 1、2类:无需特殊处理,每1~2年进行1次筛查。
BI-RADS 3类:建议在此后3~6个月时对病灶侧乳腺进行乳腺X线摄影复查,第12个月与24个月时对双侧乳腺进行乳腺X线摄影复查,如果病灶保持稳定,则可继续随诊;若随诊过程中病灶有进展,应考虑活检等进一步临床确诊。
BI-RADS 4、5类:建议进行活检及病理诊断,若为阴性,进行定期随访即可:若诊断为癌前病变或癌,应尽快到正规医院进行诊治。
对于40岁以下、无明确乳腺癌高危因素或临床查体未见异常的女性,不建议首先进行乳腺X线检查。妊娠期女性通常不进行乳腺X线摄影。
【病理分型】
根据2019年世界卫生组织乳腺肿瘤分类第5版,乳腺导管原位癌的组织学类型仅包括导管原位癌;浸润性乳腺癌的组织学类型包括:无特殊类型的浸润性乳腺癌、微浸润癌、浸润性小叶癌、管状癌、筛状癌、黏液癌、黏液性囊腺癌、浸润性微乳头状癌、顶泌汗腺分化癌、化生癌。
【分期】
按照癌症原发灶(T),淋巴结转移(N)和远处转移(M)的综合情况,与其他多数癌种一样,乳腺癌分为0期、I期、Ⅱ期、Ⅲ期和Ⅳ期,目前多采用美国癌症联合委员会(American Joint Committee on Cancer,AJCC)制定的第8版乳腺癌TNM分期。若需了解更多,可进一步咨询临床专家或相关网站。
【推荐治疗方法】
乳腺癌应采用综合治疗的原则,根据癌症的生物学行为和患者身体状况,联合运用多种治疗手段,兼顾局部治疗和全身治疗,以期提高疗效和改善患者生活质量。根据不同的乳腺癌的具体类型选择手术治疗、放射治疗、化学治疗、内分泌治疗、靶向治疗等,大致概括如下。
(1)非浸润性乳腺癌的治疗:进行手术、放射治疗辅助内分泌治疗等。
(2)浸润性乳腺癌的治疗:进行手术、放射治疗、化学治疗、内分泌治疗、靶向治疗等。
其他治疗:术后辅助全身治疗、新辅助治疗、晚期乳腺癌解救性全身治疗、终末期乳腺癌姑息治疗、康复治疗以及乳房重建与整形等。
乳腺癌防治问答
1.乳腺出现哪些症状需要高度警惕?
答:(1)出现乳腺肿块,多为单发、质硬、边缘不规则、表面欠光滑。
(2)乳头溢液。非妊娠期从乳头流出血液、浆液、乳汁、脓液。
(3)乳房皮肤出现酒窝征、橘皮样改变或皮肤卫星结节。
(4)乳头、乳晕异常,出现乳头回缩或抬高、乳晕湿疹样改变。
(5)腋窝淋巴结肿大。
2.女性参加乳腺癌筛查的起始年龄是多少岁?
答:虽然有些国外指南建议50岁以上,但我国女性乳腺多为致密腺体。同时我国女性乳腺癌的发病高峰年龄为45~54岁,略比欧美国家提前,因此仍建议一般女性从45岁开始,有家族乳腺癌史的女性可考虑提早至40岁。
3.乳腺超声检查和X线摄影检查应该怎么选?乳腺X线摄影检查可能会有辐射影响吗?
答:乳腺检查的手段主要是乳腺超声和乳腺X线。乳房的结构是脂肪中分布着很多腺体,中国年轻女性多为致密型腺体。乳腺X线摄影筛查能够发现原位癌,但难以穿透致密型腺体,所以40岁以下女性更建议做超声筛查。40~44岁女性推荐先做超声,若阳性再做乳腺X线摄影。45岁以上女性则推荐乳腺X线摄影联合超声的检查。此外,乳腺X线摄影虽然是一种X线照射,但照在乳房上的剂量较小,获益高于风险。
4.我看见有一些机构提出通过乳腺按摩、乳腺“排毒”来防癌,是否靠谱?
答:乳腺不是身体的代谢器官,所以它往外代谢(“排毒”)的可能性是非常小的,尤其是在非哺乳期。临床上也没有科学依据可以证明,通过乳腺按摩或一些简单操作,能够降低乳腺癌的发病风险。但有一部分患者是在按摩的时候,被按摩师发现有胸部肿块,然后到医院就诊,检查出乳腺癌的。其实很多时候,乳腺肿块自己也可以摸到,所以鼓励大家根据正确的方法定期做乳腺自检。
5.有没有自查乳腺癌的方法?
答:有,“一看二摸”。①看:观察乳房外观,对比双侧是否对称,皮肤是否有凹陷、颜色是否异常、有无橘皮样等改变。②摸:站立,手指并拢平摸,按外上、外下、内下、内上、腋下顺序,仔细全面地检查是否有肿块,触摸腋窝和锁骨上窝有无肿大的淋巴结;然后压迫乳晕,看是否有液体排出。最佳自查时间是月经来潮后第9~11天,此时雌激素对乳腺影响较小,乳腺处于相对静止状态,容易发现病变。40岁以上的女性建议每月自查1次乳房,有高危因素的女性可以更早开始自查。但即使自查没有问题,也建议定期到正规医疗机构体检,避免漏诊。
6.在日常生活中如何预防乳腺癌?
答:首先,预防乳腺癌要改一改不良的生活习惯,多吃蔬菜、多吃鱼,少吃烧烤、少喝酒,抽烟更是不可取。同时勤加运动,降低体脂。还应考虑适时生育,母乳喂养婴儿。其次,到了一定年龄,要学会乳腺自检以及定期去专业机构筛查和体检。
7.体检时,乳腺超声报告显示有乳腺增生,这个病会不会癌变?
答:乳腺增生并不会直接导致乳腺癌,因此,听到“乳腺增生”的诊断不用过于紧张。乳腺增生是常见的一种症状,与激素水平的周期性变化相关,并且大多数乳腺增生会一直保持良性。但有一些增生,比如,乳腺不典型增生,可能会是一种癌前病变。这种情况只占乳腺癌的1%或更低。当然没有乳腺增生的女性也需要定期进行乳腺检查,避免耽误早期发现真正的癌症。
8.我的外婆得过乳腺癌,我是不是也会患乳腺癌?
答:有一级亲属得过乳腺癌,或有2名二级亲属50岁前患乳腺癌或患卵巢癌的女性,被定义为乳腺癌高危人群。高危人群并不一定必然患乳腺癌,但需要警惕,应定期筛查体检,也可根据自身情况选择做基因检测。



